
Почему здоровые сосуды — это теперь модно?
От состояния вен и артерий зависит больше, чем вы думаете

Светлана Каневская. Рисунок выполнен с помощью нейросетей
Здоровые сосуды в наши дни можно считать показателем успеха: модные издания — например, британский Vogue — называют «чистую» медкарту высшим символом статуса для сверхбогатых, а longevity-энтузиасты проводят турниры по снижению возраста сосудов. Следить за состоянием сосудов действительно стоит — исследование показало, что регулярное участие в скрининговой программе снижает риск смерти от сердечно-сосудистых заболеваний примерно на 56%. Но какие показатели действительно имеют значение, и как часто их нужно проверять? Мы поговорили об этом с доктором медицинских наук, профессором и терапевтом клиник ЕМС Светланой Каневской.
Как оценить свой риск
— С чего вы обычно начинаете оценивать состояние сосудов во время чекапа у нового пациента?
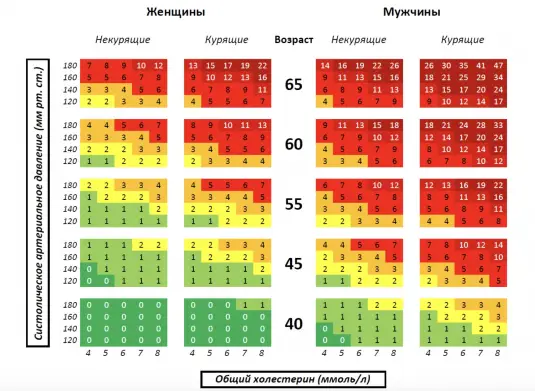
— Прежде всего, я должна оценить риск «неблагоприятных сердечно-сосудистых событий». Для этого используют специальные шкалы. Самая распространенная в клинической практике — SCORE. Ее знает и применяет любой терапевт или кардиолог. В таблице учитываются 5 базовых параметров: возраст, пол, уровень артериального давления, уровень общего холестерина и факт курения. На выходе мы получаем цветовую шкалу — от низкого риска до высокого и очень высокого риска инфаркта и инсульта.
Возьмем мой случай. Я женщина, мне 52 года, я не курю. Артериальное давление — в пределах нормы, около 120–130 мм рт. ст., общий холестерин — не выше 5 ммоль/л. Если подставить эти данные в таблицу, мой 10-летний сердечно-сосудистый риск составит около 2%. Это считается хорошим показателем.
— Что именно означает этот показатель — 2% сердечно-сосудистого риска?
— Это риск умереть от инфаркта или инсульта в ближайшие 10 лет. Например, показатель 2% означает, что от сердечно-сосудистых причин в ближайшие 10 лет, скорее всего, умрет только один человек с соответствующими параметрами (пол, возраст, давление, холестерин и курение) из 50.
— А почему в таблице нет людей моложе 40 лет?
— Эти шкалы разработаны для людей старше 40 лет, потому что считается, что именно с этого возраста сердечно-сосудистые риски начинают накапливаться статистически значимо. Но это не означает, что до 40 лет можно ничего не делать. Существуют, например, генетические состояния — семейная гиперхолестеринемия, — при которых обследования нужны даже детям. Просто для более молодого возраста не существует таких валидированных шкал риска.
— Считается, что на здоровье сосудов влияют и другие параметры — например, уровень сахара в крови, индекс массы тела, количество физической активности. Но их нет в этой таблице. Почему?
— Шкала SCORE основана на крупных эпидемиологических исследованиях, в том числе, на знаменитом Фрамингемском исследовании, которое началось в США более 75 лет назад и продолжается уже в нескольких поколениях. Именно благодаря таким исследованиям стало понятно, какие факторы сильнее всего связаны с ранней смертностью от инфаркта и инсульта. Но в саму таблицу физически невозможно добавить все параметры. Кроме того, есть состояния, при которых SCORE вообще не используется.
— Это какие?
— Если у человека есть сахарный диабет, тяжелая хроническая болезнь почек или он уже перенес инфаркт или инсульт, он автоматически относится к группе очень высокого риска. В таких случаях считать SCORE просто не имеет смысла.
— То есть человек может быть молодым, некурящим и с нормальными давлением и холестерином — но все равно иметь высокий риск?
— Да. Например, при наличии диабета человек автоматически попадает в четвертую, самую высокую группу риска — даже если по таблице SCORE его риск 1%.
— Какие еще состояния автоматически относят человека к очень высокому риску?
— Любой перенесенный инфаркт или инсульт, даже если они протекали бессимптомно. А также тяжелые стадии хронической болезни почек — четвертая и пятая.
— Как строится работа с пациентом после оценки по SCORE? Как вы ее используете?
— Мы обсуждаем с пациентом факторы риска. Есть те параметры, которые изменить невозможно — возраст, пол, уже имеющиеся хронические заболевания. А есть модифицируемые — давление, холестерин, курение, образ жизни. Я часто объясняю это пациентам через простую метафору. Представьте человека с рюкзаком за спиной и двумя тяжелыми чемоданами в руках. В рюкзаке — то, что мы изменить не можем: возраст, пол, диагнозы. В чемоданах — то, на что можем повлиять: курение, высокое давление, высокий холестерин, лишний вес, плохой сон.
Я говорю пациенту: давайте договоримся — я беру на себя медикаменты, вы берете на себя образ жизни. Мы «оставляем чемоданы» и идем дальше только с рюкзаком. Так жить гораздо легче.
Универсальный набор показателей
— Есть ли базовый набор параметров здоровья сосудов, за которым нужно следить всем без исключения?
— В отношении необходимых обследований я провожу границу в 40 лет: до этого возраста, при отсутствии симптомов и отягощенного семейного анамнеза, как правило, достаточно базового контроля — измерения артериального давления, оценки липидного профиля и факторов риска. Расширенный сосудистый скрининг всем подряд в этом возрасте обычно не требуется.
— То есть здоровым людям до 40 лет нужно только регулярно измерять давление, проводить анализ крови на липидный профиль, и посещать терапевта для оценки риска?
— Да. Для абсолютно здоровых людей до 40 лет рекомендуют проводить такую диагностику раз в три года . Но в своей практике я чаще ориентирую пациентов на ежегодный чекап. Почему: за год может измениться очень многое — перенесенные инфекции, уровень стресса, образ жизни. Человек может начать курить, набрать вес, начать хуже спать.
— Почему именно давление так важно, как оно связано с работой сосудов?
— Артериальное давление — это давление крови на стенку сосуда. Возможно, из школьной физики вы помните, что жидкость несжимаема. Когда сосуд сужается, кровь не может сжаться вместе с ним — может только повыситься давление внутри сосуда и, соответственно, давление на его внутреннюю выстилку. Эта внутренняя выстилка — эндотелий, эндотелиальные клетки. Именно они обеспечивают здоровье сосудов. Если у пациента повышенное давление, кровь постоянно избыточно давит на эндотелий. Эти клетки преждевременно стареют, повреждаются, нарушают свою функцию — и это запускает развитие атеросклероза, тромбоза, инфаркта и инсульта.
— Повышенное давление как-то ощущается?
— У части пациентов — да. Это может проявляться головной болью, головокружением, «мушками» перед глазами, тошнотой, иногда рвотой. Но у значительной части пациентов повышенное давление протекает абсолютно бессимптомно. И врач выявляет его случайно — например, на профилактическом приеме или когда человек приходит по совершенно другой причине.
— За давлением ведь можно следить и дома. Рекомендуете ли вы это делать вне чекапа?
— Да, разумно иметь дома тонометр, периодически измерять давление и смотреть, нет ли подъемов в спокойном состоянии выше 130 на 80, особенно если они повторяются.
— Давайте поговорим про второй базовый параметр — липидный профиль. Почему нужен именно он, разве недостаточно измерять общий холестерин?
— Липиды — это собирательное понятие. Общий холестерин сам по себе малоинформативен: он состоит из разных фракций. Упрощенно выделяют липопротеины низкой и высокой плотности, триглицериды и другие компоненты — то есть целый спектр. В быту это липопротеины низкой плотности, ЛПНП называют «плохим» холестерином, а ЛПВП — «хорошим». Но, строго говоря, организму необходим весь холестерин: он участвует в строении мембран клеток и синтезе гормонов. Около 80% холестерина синтезируется печенью и в меньшей степени зависит, например, от того, что мы едим. Проблема с сосудами возникает не из-за самого факта наличия холестерина, а из-за избытка атерогенных фракций — прежде всего, ЛПНП. Именно они способны проникать в сосудистую стенку и участвовать в формировании атеросклеротических бляшек. Поэтому в клинической практике мы смотрим не столько на общий холестерин, сколько на его фракции и их соотношение.
— Но ведь часто при повышенном холестерине врач советует сменить диету, сократить количество жиров. Разве питание не влияет на уровень липопротеинов?
— Практически во всех случаях основная доля липопротеинов действительно образуется внутри организма. Печень синтезирует липопротеины низкой плотности — они выходят в кровь и идут «на строительство» клеток. Если организм считает, что части липидов оказалось лишним, он синтезирует липопротеины высокой плотности: они работают как «уборщики», захватывают избыток и возвращают его обратно в печень. Именно поэтому мы сдаем липидный спектр: нам важно соотношение фракций — сколько липопротеинов высокой плотности и сколько низкой. Чем выше доля «высокой плотности», тем лучше.
— То есть примерно на 20% липидный профиль зависит от питания и образа жизни, а на 80% — предопределен?
— Да.
— Достаточно ли делать стандартный анализ на липидный профиль: ЛПНП, ЛПВП и триглицериды, или нужно оценивать и дополнительные параметры — например, липопротеин (а)?
— Да, есть дополнительные показатели: липопротеин (a), аполипопротеин B и другие. Они помогают уточнить тип дислипидемии, то есть нарушения обмена липидов, и выбрать оптимальную тактику терапии. Обычно мы расширяем панель, когда по базовому липидному профилю уже видно нарушение и нужно понять его характер.
40 лет как точка отсчета
— Вы упомянули, что подход к диагностике сосудов меняется в 40 лет. Почему?
— Именно 40 лет в мировых когортных исследованиях используется как ориентир для начала системного скрининга. Считается, что после этого возраста факторы риска начинают системно «складываться» в прогноз. С этого возраста доля людей с низким риском по шкале SCORE начинает снижаться — то есть риск в популяции постепенно растет.
— Что именно меняется в анализах и исследованиях?
— После 40 чекап сосудов также обязательно проводить регулярно, и простых показателей давления и анализа на липидный профиль будет мало. Нужно более подробно исследовать все причины, из-за которых могут изнашиваться сосуды и образовываться бляшки. Могу назвать условный список таких факторов. Нужно следить за метаболизмом глюкозы (ее избыток в крови «обжигает» выстилку сосудов), функцией почек, уровнями гормонов щитовидной железы, системным воспалением и работой фолатного цикла (биохимический цикл, в который входят фолиевая кислота и витамины B6 и B12; при его нарушении накапливается гомоцистеин, который повреждает сосуды. — Reminder). Также важно более подробно исследовать сами сосуды: толщину стенки, эластичность, эндотелиальную функцию.
— Какие анализы вы проводите, чтобы оценить метаболизм глюкозы, функцию почек и щитовидной железы, воспаление и фолатный цикл?
— В обязательном порядке я смотрю только уровень глюкозы натощак. Если уровень глюкозы на верхней границе нормы (до 5,5 ммоль/л — Reminder) или есть дополнительные факторы риска — избыточный вес, абдоминальное ожирение, семейный анамнез сахарного диабета, — я обязательно добавляю гликированный гемоглобин. Он показывает средний уровень глюкозы за последние 2-3 месяца. В биохимическом анализе крови я смотрю на уровень креатинина и скорость клубочковой фильтрации, дополнительно провожу анализ на уровни гормонов щитовидной железы, C-реактивного белка, гомоцистеина, витаминов B12 и B6Н и фолиевой кислоты, и липидный профиль.
— Зачем проводить анализ на гомоцестеин, витамины и фолиевую кислоту?
— Это связано с тем, что нередко встречаются генетические варианты, которые условно называют «мутациями фолатного цикла». При таких нарушениях замедляется обмен метионина, накапливается гомоцистеин. А при уровне гомоцистеина выше 10 [мкмоль/л] повышаются риски атеросклероза, инфаркта и инсульта — он повреждает сосудистую стенку. Лечится это сравнительно просто: коррекция витаминами B6, B12 и фолиевой кислотой помогает снизить уровень гомоцистеина.
— Это дополнительное исследование или вы назначаете всем в рамках чекапа?
— Я работаю в превентивной медицине, поэтому у меня это часто входит в стандартный чекап — слишком часто я нахожу такие нарушения. Иногда бывает так: липидный профиль идеальный, факторов риска нет, а атеросклероз уже есть. Тогда мы находим нарушения фолатного цикла и повышенный гомоцистеин, понимаем возможный механизм повреждения эндотелия. Это, кстати, важная тема и в гинекологии: при нарушениях фолатного цикла повышается риск микротромбозов, осложнений беременности и потерь, поэтому многие гинекологи тоже смотрят гомоцистеин и генетические варианты.
— Какие инструментальные исследования сосудов нужно проводить?
— Если человека ничего не беспокоит, рутинно назначать эхокардиографию, ЭКГ обычно избыточно. А вот УЗИ брахиоцефальных артерий (УЗДГ/дуплексное сканирование сосудов шеи. — Reminder) я после 40 лет назначаю всем. Там мы, в частности, измеряем толщину комплекса интима-медиа: в норме она должна быть меньше 1 мм.
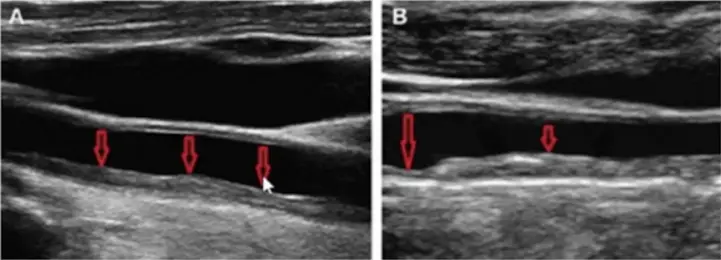
— А почему делают УЗИ именно шейных сосудов?
— Это самый простой и быстрый способ оценить общую сосудистую картину. Эти артерии хорошо доступны ультразвуку, и считается, что если бляшка есть хотя бы в одном месте, то, скорее всего, атеросклеротический процесс затрагивает и другие сосудистые бассейны.
— Если уже есть признаки атеросклероза в сосудах шеи — например, толщина интима-медиа больше 1 мм или даже есть небольшая бляшка 5-10% — можно ли это обернуть вспять?
— Если бляшка уже есть, то полного восстановления мы уже не увидим. А если только утолщение стенки без бляшки, то в клинических исследованиях был достигнут результат нормализации толщины.
— Вы проводите другие анализы сосудов — например, на эластичность и эндотелиальную функцию?
— Да, в более расширенном формате можно дополнительно оценивать эластичность сосудов — например, по скорости пульсовой волны или по индексу аугментации с поправкой на частоту сердечных сокращений. Эти показатели позволяют понять, насколько сосудистая стенка «жесткая» и как она реагирует на пульсовую нагрузку. В некоторых случаях назначаю EndoPAT, чтобы оценить эндотелиальную функцию. Этот тест показывает, насколько хорошо эндотелий способен отвечать на нагрузку и вырабатывать оксид азота. Я сама активно использовала этот метод в научной работе и хорошо его знаю, но в рутинной практике он применяется редко: аппараты есть не во всех клиниках, и метод пока не включен в обязательные клинические рекомендации. Поэтому EndoPAT — это, скорее, дополнительный, специализированный инструмент, а не базовый тест для всех.
— Как часто нужно проводить чекап сосудов?
— Начиная с 40 лет — раз в год.
— А часто ли вообще бывает, что на таких чекапах после 40 лет все показатели в норме?
— Редко. В крупных популяционных когортных исследованиях доля людей с низким риском сердечно-сосудистых заболеваний снижается после 40 лет. А после 60 минимальный риск в популяции встречается еще реже. Грубо говоря, примерно 80% людей старше 60 имеют умеренный или высокий риск по тем или иным параметрам.
— Как правильно выбрать врача для совместной работы над здоровьем сосудов? Что должно насторожить в подходе специалиста?
— Во-первых, врач всегда должен оценить суммарный сердечно-сосудистый риск по валидированной шкале. Он должен вместе с пациентом пройтись по параметрам, назвать риск и обсудить: что мы изменить не можем (возраст, пол), и что можем (сон, питание, стресс, физическая активность, курение, давление, липиды и т. д.). Я всегда стараюсь дать конкретные инструменты — например, у меня есть целый гайд по средиземноморскому питанию, и я всегда остаюсь на связи после консультаций.
Во-вторых, должен насторожить большой объем анализов, по результатам которых невозможно ни повлиять на выявленные отклонения, ни связать их с сердечно-сосудистыми рисками. То есть «исследование ради исследования». Например, некоторые расширенные панели цитокинов/интерлейкинов: они могут меняться из-за тысяч причин — инфекции, недосып, воспалительные заболевания, стресс — и далеко не всегда дают практическую информацию именно по сердечно-сосудистому риску.
Также стоит насторожиться, если врач предлагает точно оценить возраст сосудов. Мы можем оценить риск болезней или смерти, но «возраст сосудов» как точную величину измерить нельзя: нет таких маркеров и шкал, которые давали бы точный «паспортный возраст» сосудов.
Марафон быстрее, чем за два часа: как человечество шло к этому рекорду 30 лет
Почему это стало возможным только сейчас и что будет дальше
Мы тратим 47% времени на эту привычку — и именно она делает нас несчастнее
Почти половину времени мы думаем не о том, что делаем. Вот простой способ перестать


